Accompagner un patient en fin de vie à domicile est une mission de haute responsabilité, où la technique rencontre l’humain. Si ces moments comptent parmi les plus intenses de votre carrière d’infirmier(e) indépendant(e), ils sont aussi souvent les plus éprouvants.
Cet article explore les défis logistiques et éthiques de l’accompagnement en fin de vie. De la coordination avec les équipes pluridisciplinaires à la gestion de votre propre « charge de compassion », nous vous offrons des pistes concrètes pour exercer avec sérénité.
Découvrez comment structurer votre pratique, sécuriser votre quotidien administratif et prévenir l’épuisement. Faites de vos soins palliatifs à domicile une pratique durable, où vous restez pleinement disponible pour l’essentiel : le patient.
Soins palliatifs à domicile en Wallonie : conseils et bonnes pratiques pour infirmier(e)s indépendant(e)s
L’accompagnement en soins palliatifs à domicile constitue, sans aucun doute, l’une des expériences les plus exigeantes mais aussi les plus gratifiantes dans le parcours d’un(e) un(e) infirmier(e) indépendant(e). Lorsque le choix de finir ses jours dans la chaleur et l’intimité du foyer est posé par le patient, il s’agit d’une exigence de confiance absolue. Pour vous, en tant que professionnel libéral, cette mission est une invitation à enrichir votre pratique au-delà des simples gestes techniques. Ici, l’expertise médicale s’allie naturellement à une présence humaine chaleureuse et à une organisation attentive.
Cependant, la réalité du terrain est complexe. Porter seul(e) une mission d’accompagnement fin de vie est une responsabilité importante qui exige autant de compétences cliniques que de résilience émotionnelle. Cet article a été rédigé pour vous soutenir dans cette pratique délicate, afin de préserver votre sérénité tout en assurant une qualité de soin irréprochable.
Le socle juridique et éthique : la sécurité au service du soin
Maîtriser le cadre législatif wallon
Intervenir au domicile d’un patient en fin de vie implique de naviguer dans un cadre législatif rigoureux. En Belgique, et plus spécifiquement en Wallonie, la pratique des soins palliatifs est régie par la loi du 14 juin 2002. Cette législation ne doit pas être perçue comme une contrainte administrative, mais bien comme un bouclier qui protège autant le patient que le soignant.
Dans votre pratique quotidienne, votre responsabilité clinique est constamment engagée. Il est primordial de s’assurer que les volontés du patient, formalisées dans ses directives anticipées, soient parfaitement connues et intégrées dans votre dossier infirmier. Ces directives ne sont pas de simples papiers administratifs; elles sont la voix du patient lorsqu’il ne peut plus s’exprimer, et votre rôle est de veiller à ce que cette voix reste le guide principal de chaque soin prodigué.
La rigueur de la documentation clinique
Au-delà de la conformité, la sécurité juridique passe par une traçabilité exemplaire. Dans des situations de sédation palliative, par exemple, la précision de votre dossier de soins devient votre meilleure protection. Chaque évaluation de la douleur, chaque administration de médicament, chaque changement de protocole doit être consigné avec une rigueur absolue.
L’hygiène et la sécurité au domicile sont également des piliers de votre responsabilité. Transformer une chambre à coucher en un espace capable d’accueillir un lit médicalisé, un concentré d’oxygène ou une pompe à morphine nécessite une vigilance accrue. Vous devez anticiper les risques, qu’ils soient liés à l’asepsie des soins ou à la sécurité électrique du matériel déployé.
En agissant ainsi avec professionnalisme et transparence, vous construisez une relation de confiance inébranlable avec la famille, qui se sent alors rassurée de savoir que le cadre légal et sécuritaire est maîtrisé.
La coordination pluridisciplinaire : tisser le réseau autour du patient
Le rôle de chef d’orchestre du soignant
L’isolement est le défi majeur pour un(e) infirmier(e) indépendant(e). En soins palliatifs à domicile, vous ne devez jamais être seul(e) face à la complexité de la situation. Votre rôle est celui d’un véritable chef d’orchestre qui harmonise les interventions des différents acteurs de santé. La collaboration étroite avec le médecin traitant, premier garant de la prescription, est fondamentale, mais elle s’étend bien au-delà.
Collaborateur avec les équipes mobiles
Pour réussir ce maintien à domicile, entourez-vous des bons partenaires :
- Médecins traitants : pour la prescription et le suivi médical.
- Kinésithérapeutes : pour le maintien de la mobilité et le confort physique.
- Psychologues : pour le soutien émotionnel du patient et de sa famille.
- Équipes Mobiles de Soins Palliatifs (EMSP) : pour l’expertise spécifique en fin de vie.
Savoir solliciter un avis expert auprès d’une équipe mobile ou demander une réévaluation de traitement par le médecin traitant n’est jamais un aveu de faiblesse ; au contraire, c’est la marque d’un grand professionnalisme.
En reconnaissant les limites de votre propre expertise et en recherchant le complément chez vos pair(e)s, vous offrez au patient une continuité de soins sans faille.
L’importance cruciale des outils de transmission
Pour que cette collaboration soit efficace, elle doit être fluide et constante. Dans votre quotidien, la transmission des informations est le tissu conjonctif de la prise en charge. Il est essentiel de s’appuyer sur des outils de transmission fiables et sécurisés, conformes au RGPD, pour assurer que les informations critiques comme une douleur non maîtrisée ou un changement brutal de l’état du patient — soient partagées en temps réel avec l’ensemble de l’équipe.
C’est en créant ce maillage solide que vous éviterez les tensions et les situations de crise, assurant ainsi la cohérence du projet de vie qui a été établi.
Gérer la charge de compassion et prévenir l’épuisement
Des stratégies pour protéger sa santé mentale
Accompagner la fin de vie exige une « charge de compassion » immense. Il est essentiel de reconnaître que cette immersion régulière dans la souffrance et le deuil peut avoir un impact profond sur votre propre santé mentale. Le risque d’épuisement professionnel est une réalité que nous ne devons pas occulter, car elle fait partie intégrante de la vigilance que vous vous devez à vous-même. Pour durer dans cette pratique et rester cet(te) infirmier(e) bienveillant(e) que vous êtes, il est nécessaire de mettre en place des stratégies de protection durables.
La surveillance et les groupes de parole
La première d’entre elles est de ne jamais rester seule(e) avec vos émotions. Il existe en Wallonie de nombreux groupes de parole et des séances de supervision dédiées aux soignants en soins palliatifs. Ces espaces sont précieux : ils permettent de déposer ce que vous avez porté durant la journée, de partager vos doutes et vos questionnements éthiques avec d’autres professionnels qui vivent les mêmes défis.
En parallèle, développez vos propres rituels de déconnexion. Après avoir quitté le domicile d’un patient, accordez-vous un sas de décompression. Que ce soit par la respiration consciencieuse, une marche en silence ou l’écriture dans un journal de bord, trouvez ce qui vous permet de cloner mentalement la séquence de soins avant de passer à votre vie personnelle.
L’importance du binôme pour la continuité des soins
Enfin, la solution la plus concrète contre l’isolement est la création de binômes de confiance. Travailler en binôme ne signifie pas seulement partager une charge de travail ; c’est s’offrir la possibilité d’une véritable déconnexion. Savoir qu’un(e) collègue de confiance, qui partage vos standards d’excellence, prend le relais vous permet de partir en week-end ou en vacances sans cette anxiété résiduelle qui empêche la récupération. Chez Jaumana, nous sommes convaincus que la qualité de soin prodiguée au patient est directement corrélée à la qualité de repos du soignant, et nous mettons tout en œuvre pour faciliter ces relais.
La technologie au service de l’humain
Maîtriser le matériel technique sans dénaturer le domicile
Loin de déshumaniser la pratique, la technologie, lorsqu’elle est judicieusement intégrée, devient un levier puissant pour libérer du temps dédié à l’humain. En accompagnement de fin de vie, chaque minute gagnée sur l’administration ou la logistique est une minute que vous pouvez consacrer à l’écoute, au toucher ou au simple fait d’être présent auprès du patient. La maîtrise technique est indispensable. L’utilisation de ces outils libère votre temps pour la relation :
- Pompes à morphine automatisées : pour une gestion précise et continue de la douleur.
- Diffuseurs portables : pour permettre la mobilité du patient autant que possible.
- Dispositifs de perfusion sous-cutanée : pour un soin moins invasif et plus confortable.
- Outils de télémédecine : pour obtenir un avis expert sans déplacer le patient.
Cependant, il ne faut pas oublier que le matériel doit rester discret. L’enjeu est de ne pas transformer le domicile en hôpital. Votre capacité à intégrer ces dispositifs avec tact, en résultant leur fonctionnement aux proches de manière simple et rassurante, est ce qui fera la différence.
Des chiffres qui confirment la nécessité d’une structure
Le domicile : un choix de vie et de fin de vie
Les statistiques le confirment avec force : en Wallonie, la grande majorité des citoyens expriment le souhait profond de finir leurs jours dans leur environnement habituel. Pourtant, le maintien à domicile sur le long terme est un défi logistique complexe qui repose entièrement sur les épaules des intervenants. Les études sur l’accompagnement palliatif montrent clairement que les patients bénéficiant d’un suivi pluridisciplinaire coordonné présentent une qualité de vie perçue bien supérieure et, surtout, une réduction drastique des hospitalisations de dernière minute souvent vécues comme des ruptures traumatiques.
C’est ici que votre rôle d’ un(e) infirmier(e) indépendant(e) est déterminant. Vous êtes le trait d’union entre le désir du patient et la faisabilité technique. L’impact de votre présence sur le bien-être des émotions des proches est également mesurable. Un accompagnement bien structuré transforme l’impuissance des familles en une participation active et apaisante.
En leur apprenant des gestes simples, humidifier les lèvres, masser une main, ajuster la position du patient vous leur redonnez une place, un rôle, ce qui diminue leur tension nerveuse et, par ricochet, apaisez l’ambiance globale de la chambre. Vous devenez un pilier non seulement pour le patient, mais pour toute sa cellule familiale.
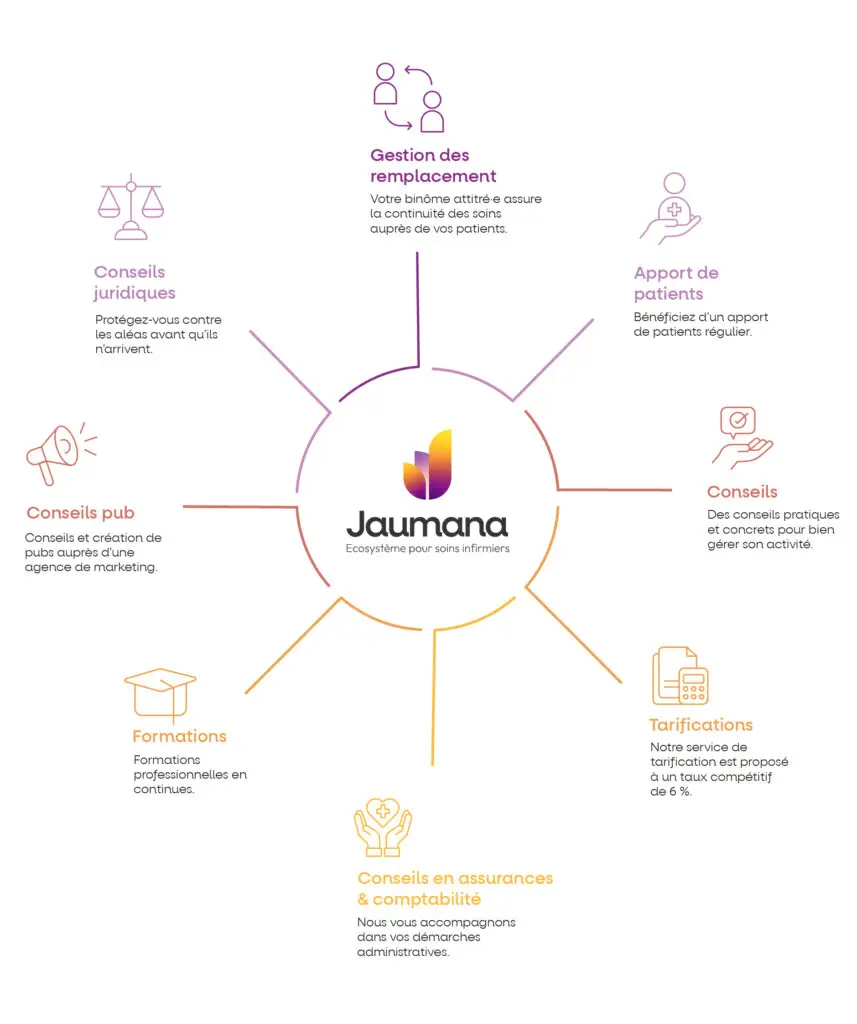
L’écosystème JAUMANA : une réponse concrète à vos besoins
Alléger votre administration quotidienne
Nous arrivons ici au cœur de la raison de notre engagement chez Jaumana. Nous avons compris qu’un soignant épanoui est la seule garantie d’un soin de qualité. Accompagner la fin de vie exige une telle « charge de compassion » que le reste de la pratique ne devrait pas être une source de stress supplémentaire. Pourtant, c’est souvent le cas : la paperasse, les soucis fiscaux, la gestion des impayés, les problèmes juridiques ou la solitude face aux décisions éthiques sont autant de poids qui viennent s’ajouter à l’exigence clinique de vos soins palliatifs à domicile.
C’est pour alléger ce fardeau que nous avons bâti notre écosystème. Jaumana n’est pas un employeur classique, mais un partenaire qui prend en charge la lourdeur des formulaires, la tarification et le suivi administratif. En déléguant ces tâches à notre équipe spécialisée, vous libérerez votre esprit. Vous retrouvez cette disponibilité intellectuelle indispensable pour être pleinement présent auprès de vos patients.
Un soutien éthique et humain permanent
Plus encore, nous répondons au danger de l’isolement par la force du binôme. En formant des relais de confiance, nous vous permettons d’exercer votre profession avec la certitude que vos patients seront suivis avec la même éthique et la même compétence pendant vos absences. Et face aux dilemmes éthiques, qui sont inhérents à la fin de vie, notre réseau vous permet d’échanger, de confronter vos points de vue et de vous sentir soutenu(e) par des pair(e)s.
Vous êtes le dernier rempart contre la solitude du patient et le traducteur des peurs de la famille. Cette polyvalence souligne votre engagement profond et votre capacité à accompagner avec justesse chaque situation. Si Jaumana existe, c’est pour remettre l’humain au centre de notre attention. En rejoignant notre communauté, vous faites le choix d’une pratique libérée des contraintes administratives, soutenue par une structure solide, et tournée vers ce qui compte réellement : la qualité du soin et la sérénité de l’accompagnement.
Vous donnez beaucoup à vos patients, laissez-nous vous donner le soutien que vous méritez. Parce que prendre soin des autres commence par prendre soin de vous, découvrez comment JAUMANA protège votre pratique et votre sérénité au quotidien